
Toracentesi A cosa serve, procedura, complicazioni
Il toracentesi è una tecnica chirurgica in cui il torace viene perforato per evacuare il fluido o drenare l'aria intrappolata. Dal greco thorako ("Petto") e kehesis ("Perforazione"), si intende la perforazione controllata del torace per scopi terapeutici o diagnostici.
È anche noto come toracentesi, paracentesi toracica o pleurocentesi. Quest'ultimo termine è il più corretto, poiché il vero scopo della procedura è quello di attraversare la pleura in un certo punto anatomico per consentire la fuoriuscita di aria o fluido che non dovrebbe trovarsi nello spazio pleurico..
Fu eseguito per la prima volta nel 1850 da Morrill Wyman, un medico e sociologo americano, sebbene la sua descrizione formale fu eseguita da Henry Ingersoll Bowditch, un eminente medico e abolizionista del Massachusetts, ricordato non solo per i suoi risultati medici ma per il suo radicale sostegno alla fuga. schiavi.
Indice articolo
- 1 A cosa serve?
- 1.1 Diagnostica
- 1.2 Terapie
- 2 Procedura
- 2.1 Drenaggio dei fluidi
- 2.2 Scarico dell'aria
- 3 Possibili complicazioni
- 3.1 Dolore
- 3.2 Pneumotorace
- 3.3 Emopneumotorace
- 3.4 Emotorace
- 3.5 Difficoltà respiratorie
- 3.6 Edema polmonare
- 3.7 Reazione vasovagale
- 3.8 Altre complicazioni
- 4 Riferimenti
Cosa serve?
La toracentesi ha due indicazioni fondamentali: diagnostica e terapeutica..
Diagnostico
Quando un fluido inspiegabile è evidente nella cavità pleurica, può essere indicata la toracentesi..
Eseguendo correttamente la procedura, otterrai abbastanza fluido per eseguire una serie di test. La maggior parte dei casi di versamento pleurico sono dovuti a infezioni, cancro, insufficienza cardiaca e recenti interventi chirurgici toracici.
Terapia
Quando la presenza di liquido nella cavità pleurica provoca un disagio significativo nel paziente, la toracentesi può alleviare i sintomi.
Sebbene non sia la tecnica ideale per drenare enormi quantità di liquidi, è possibile rimuovere circa 1 o 2 litri, il che migliora notevolmente la capacità respiratoria e il comfort della persona..
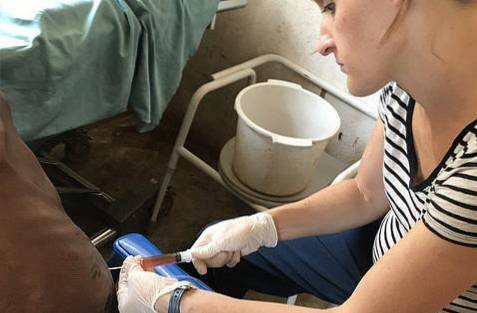
Processi
Questa procedura può essere eseguita da un medico ben addestrato o da un radiologo interventista esperto. In quest'ultimo caso, di solito sono supportati da apparecchiature di imaging come scanner a ultrasuoni o tomografi, che riducono significativamente i rischi di complicanze..
Che si tratti di una toracentesi guidata da immagini in tempo reale o meno, la procedura è molto simile. Esiste una tecnica per drenare i liquidi e un'altra tecnica per drenare l'aria..
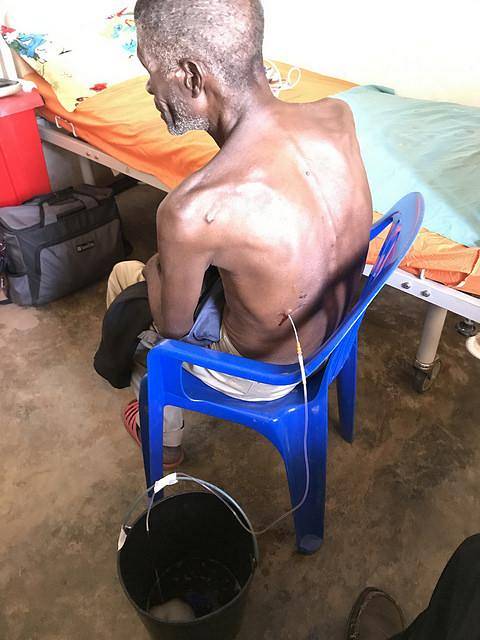
Drenaggio dei fluidi
La posizione ideale del paziente per eseguire la procedura è quella seduta. Dovresti abbassare le spalle e appoggiare le braccia su un tavolo.
La testa abbassata poggia sulle braccia o con il mento contro il petto. Si deve consigliare alla persona di trattenere il respiro per evitare di perforare il polmone.
La posizione ideale dell'ago è nella linea medio-ascellare, tra il sesto e l'ottavo spazio intercostale dell'emitorace interessato. L'approccio viene effettuato alla schiena del paziente dopo asepsi e antisepsi. È sempre consigliabile infiltrare l'anestetico locale nell'area da forare. Tutti i materiali utilizzati devono avere una sterilità garantita.
La puntura viene eseguita appoggiandosi al bordo superiore della costola inferiore che forma lo spazio intercostale prescelto. Viene fatto in questo modo per evitare i vasi e i nervi che corrono lungo il bordo inferiore degli archi costali. Quando si ottiene il fluido, l'ago deve essere collegato a un sistema di drenaggio o rimozione manuale con una grande siringa.
Scarico dell'aria
La toracentesi funziona anche per drenare l'aria intrappolata nello spazio pleurico. Questo fenomeno è noto come pneumotorace tensivo e può causare dispnea, ipotensione e cianosi. Lo scopo della tecnica è quello di estrarre l'aria presente tra la pleura e la parete costale, impedendone il rientro.
Questa procedura viene eseguita con una siringa da 10 cc o più grande, un rubinetto a tre vie, un catetere guida e una valvola dell'aria a flusso unidirezionale o valvola di Heimlich, che può essere sostituita da un guanto sigillato attorno all'ago come un mestiere.
In base agli standard di asepsi e antisepsi e con anestesia locale infiltrativa, il secondo spazio intercostale viene perforato sulla linea medioclavicolare con l'ago collegato alla siringa e alla valvola. Si deve avvertire un rilascio improvviso di aria attraverso il sistema e il paziente deve avere un sollievo immediato.
Possibili complicazioni
Le potenziali complicanze dopo la toracentesi sono:
Dolore
La toracentesi è sempre dolorosa. È compito della persona che esegue la procedura cercare di renderla il più indolore possibile attraverso l'uso di anestetici locali e una tecnica raffinata..
Il dolore più intenso viene avvertito dal paziente quando viene manipolato il fascio neurovascolare sottocostale. Pertanto, la toracentesi deve essere eseguita con cautela..
Pneumotorace
Quando il polmone viene perforato durante la procedura, è probabile che si verifichi uno pneumotorace. Di solito è marginale, ma a volte è più esteso e persino massiccio.
Per evitare ciò, come accennato in precedenza, al paziente dovrebbe essere chiesto di trattenere il respiro al momento della puntura. Può richiedere toracotomia e drenaggio permanente.
Emopneumotorace
Sebbene rara, è una delle complicanze più temute della toracentesi a causa della sua difficile gestione e della potenziale fatalità. Si verifica quando il polmone viene perforato insieme a un vaso sanguigno.
I vasi più colpiti sono i sottocostali a causa della scarsa tecnica o della scarsa collaborazione del paziente. Potrebbe essere necessario un intervento chirurgico correttivo e il posizionamento del tubo toracico.
Emotorace
La presenza di sangue nello spazio pleurico senza essere accompagnata dall'aria è dovuta a danno vascolare sottocutaneo o sottocostale, con compensazione del polmone.
Sono stati descritti casi di emotorace massiccio a seguito di danno dell'arteria sottocostale. La migliore prevenzione è una tecnica impeccabile e, se necessario, calmare il paziente.
Fiato corto
La dispnea è comune durante o dopo la toracentesi. È correlato alla riespansione del polmone e ad alcuni stimoli nervosi locali. Se il distress respiratorio è molto grave, si deve sospettare la presenza di pneumotorace, emotorace o emopneumotorace..
Edema polmonare
L'espansione improvvisa del polmone colpito può causare edema polmonare. La risposta infiammatoria può essere la causa di questa complicanza, poiché si tratta di un polmone danneggiato. Di solito autolimitante, sebbene per un certo periodo possano essere necessari steroidi per via endovenosa e supporto di ossigeno.
Reazione vasovagale
La stimolazione del nervo vago che si verifica dopo l'espansione del polmone colpito può causare ipotensione e sincope.
Può anche essere accompagnato da nausea, vomito, pallore e vertigini. Questo effetto è temporaneo, ma per evitarlo si consiglia di non drenare più di 1 litro per procedura e di farlo lentamente.
Altre complicazioni
Possono verificarsi ematomi locali, sieromi, infezioni pleuriche, enfisema sottocutaneo, tosse, puntura accidentale del fegato o della milza e ansia..
Riferimenti
- Biblioteca nazionale di medicina degli Stati Uniti (2016). Toracentesi. Estratto da: medlineplus.gov
- Kalifatidis, Alexandro et al. (2015). Toracocentesi: da panca a letto. Journal of Thoracic Disease, Supplemento 1, S1-S4.
- Gogakos, Apostolos e collaboratori (2015). Valvola di Heimlich e pneumotorace. Annals of Translational Medicine, 3 (4), 54.
- Society of Interventional Radiology (2018). Toracentesi Estratto da: radiologyinfo.org
- Wikipedia (ultima edizione 2018). Toracentesi. Estratto da: en.wikipedia.org
- Lechtzin, Noah (2008). Come fare la toracentesi. Estratto da: merckmanuals.com



Nessun utente ha ancora commentato questo articolo.