
Tipi e trattamenti di micosi
Il micosi comprendono tutte le infezioni causate da funghi patogeni negli esseri umani. Il contatto con un tale agente microbico svilupperà la malattia dell'ospite a causa della sua patogenicità. Una micosi è, quindi, l'effetto causato da un fungo nel tessuto che colonizza.
I funghi sono organismi eucarioti appartenenti al regno dei funghi, che richiedono l'interazione con un altro organismo vivente per sopravvivere. I tessuti per i quali ha affinità possono essere di origine animale o vegetale, a seconda della sua specie. La diffusione e la riproduzione del fungo avviene attraverso le spore che rilascia nell'ambiente.
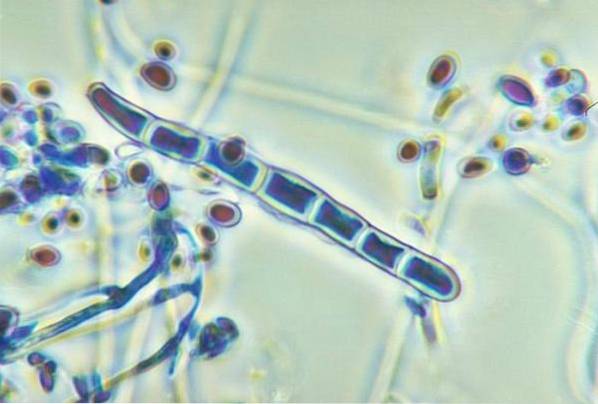
L'infezione fungina si verifica nell'uomo quando è esposto alle spore presenti nel suo ambiente. Questi possono entrare nel corpo per contatto diretto con la pelle, inalazione o inoculazione accidentale. La varietà dei sintomi che si verificano dipende dalla posizione del fungo, oltre alla sua capacità di causare malattie.
I funghi principalmente patogeni sono microrganismi il cui sviluppo avviene all'interno della cellula ospite. Quindi, sfrutta le risorse disponibili per sopravvivere e moltiplicarsi, garantendone lo sviluppo..
La proprietà di un fungo di produrre malattie è chiamata patogenicità e coinvolge diversi meccanismi. Cambiamenti nella sua struttura, aderenza ai tessuti, secrezione di enzimi proteolitici e sintesi dell'involucro protettivo sono alcuni dei processi che consentono l'infezione..
Esiste una classificazione delle micosi, in base al luogo di infezione: superficiale e profonda. I primi - più frequenti - si limitano alla cute e agli annessi cutanei, mentre gli altri invadono e infettano gli organi interni e sono più gravi.
La distribuzione di questa patologia è mondiale, senza discriminazioni di età e sesso. Alcune attività predispongono a subirle. I gruppi più sensibili sono i bambini, gli anziani e gli immunodepressi.
Indice articolo
- 1 Tipi, sintomi e cause
- 1.1 Micosi superficiali
- 1.2 Profondo o sistemico
- 1.3 Micosi sottocutanee
- 2 Trattamenti
- 2.1 Non farmacologico
- 2.2 Farmacologico
- 3 Riferimenti
Tipi, sintomi e cause
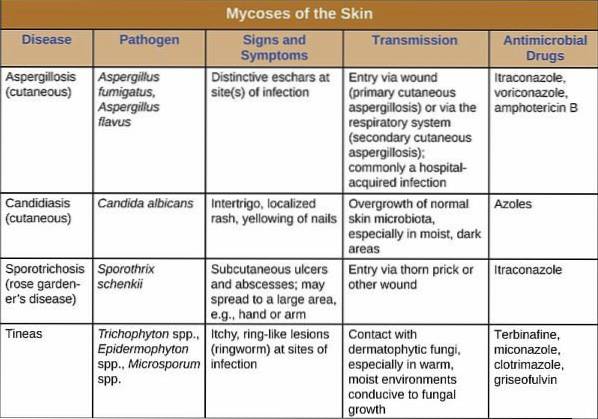
La divisione dell'infezione fungina è stata stabilita tenendo conto delle specie coinvolte e del tessuto che colonizza. Secondo questo, sono classificati come superficiali, sottocutanei e profondi..
Le cosiddette micosi superficiali sono un gruppo di malattie che colpiscono sia la pelle che i capelli e le unghie. Di solito sono frequenti nella popolazione, benigni e scompaiono con le opportune cure.
Le micosi profonde - chiamate anche sistemiche o disseminate - sono caratterizzate dal loro attacco agli organi interni. Sono meno frequenti, ma più gravi, oltre a richiedere una gestione ospedaliera per il loro trattamento.
Alcune micosi profonde possono avere manifestazioni cutanee a seguito della loro diffusione.
Micosi superficiali
Tigna, denti o dermatofitosi
Le tigna sono causate dai dermatofiti, funghi caratterizzati dalla loro affinità con la cheratina. Hanno enzimi proteolitici in grado di degradare la cheratina e consentendole così di aderire ai tessuti. Le specie coinvolte nelle dermatofitosi appartengono ai generi Trichophyton, Microsporum ed Epidermophyton.
Le dermatofitosi prendono il nome dall'area in cui si trovano le lesioni:
Tinea capitis
È causato principalmente da Microsporum canis e Trichophyton tonsurans. Colpisce il cuoio capelluto, causando vari tipi di lesioni, dalle placche grigiastre ipercheratotiche alle placche infiammatorie con perdita di capelli. Una varietà di tigna - la Querion de Celso - si verifica quando gli ascessi compaiono nella zona interessata.
Il coinvolgimento dei capelli si verifica se l'agente eziologico è in grado di penetrare all'interno o meno. Nel primo caso, i capelli possono indebolirsi o spezzarsi. L'alopecia si verifica quando l'infiammazione si diffonde ai follicoli piliferi.
Tinea faciei
Questa varietà si verifica nelle aree del viso senza peli e può coesistere con la tinea corporis. Può colpire uomini, donne e bambini.
Sono coinvolte diverse specie di funghi, tra cui Microsporum canis e Trichophyton mentagrophytes, rubrum e tonsurans..
Le classiche lesioni ad anello, serpeggianti e pruriginose possono occupare qualsiasi parte del viso. La desquamazione delle lesioni è comune.
Tinea barbae
Come suggerisce il nome, si verifica nella zona del viso occupata dalla barba ed è limitata agli uomini adulti. I principali agenti causali sono Trichophyton verrucosum e mentagrophytes, oltre a Microsporum canis.
I sintomi includono placche infiammatorie, nodulari, essudative e indurimento della pelle. Le lesioni non infiammatorie sono simili a quelle riscontrate nella tigna. La presenza di follicolite è variabile e produce alopecia localizzata.
Tinea corporis
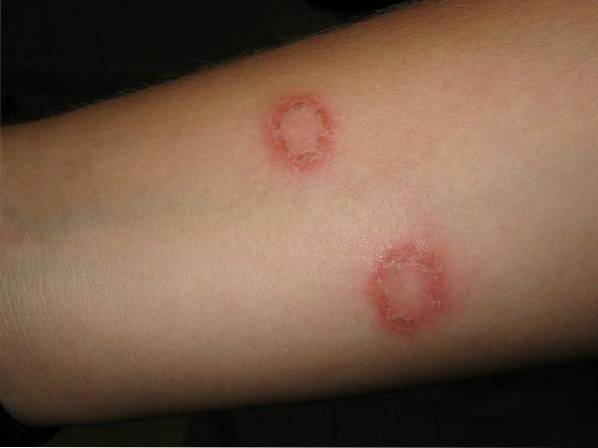
Colpisce la maggior parte della superficie corporea. Trichophyton rubrum è il principale agente causale, oltre a T. tonsurans. Inizialmente la lesione è caratterizzata da placche rossastre che successivamente si espandono dal centro, formando un anello rossastro attorno alle aree sane. Il bordo attivo ha sia papule che vescicole e pustole.
I sintomi associati alle placche includono prurito, desquamazione e sensazione di bruciore. A volte si verifica una follicolite nodulare -granuloma Majocchi-, che di solito causa dolore. Una varietà di piatti sono di colore violaceo o grigio.
Una forma di tigna produce più placche confluenti che occupano vaste aree. È la caratteristica della tinea imbricata causata da Trichophyton concentricum.
Tinea cruris
Si trova nelle pieghe inguinali e può estendersi ai genitali, al perineo, alle pieghe dei glutei e alle cosce interne. I germi possono esser trasferiti da trasferimento - mani, asciugamani - da una tinea pedis.
Produce più placche rossastre pruriginose o grandi placche con bordo attivo. L'area interessata è solitamente umida ed erosa dai graffi, rilasciando un essudato sieroso. Anche lo scolorimento o l'ipercheratosi sono legati ai graffi.
È una condizione comune e gli agenti causali coinvolti sono Epidemophyton floccosum e Trichophyton rubrum. La mancanza di igiene, indumenti stretti e il caldo sono fattori scatenanti.
Tinea pedis
L'infezione fungina dei piedi è molto comune ed è anche nota come "piede d'atleta". È dovuto al contatto con Trichophyton rubrum, tonsurans o mentagrophytes, ma anche con Epidermophyton floccosum. È un'infezione ricorrente e talvolta cronica.
I segni clinici sono placche che ispessiscono la pelle, prevalentemente plantare e laterale su entrambi i piedi. Nelle zone colpite c'è una spessa desquamazione e prurito. Il graffio può causare una superinfezione batterica e la diffusione, tramite trasferimento, ad altre parti del corpo.
È molto comune trovare infezioni nelle pieghe interdigitali. Lì, le fessure, le ulcerazioni, l'essudato e la macerazione del tessuto sono secondarie all'infezione localizzata. La presenza di tinea pedis è un fattore predisponente, o fattore scatenante, per l'onicomicosi.
Tinea manuum
Si verifica per trasferimento della tigna dei piedi, quindi hanno in comune gli stessi agenti causali e il tipo di lesione. Il rischio di superinfezione batterica è alto.
Pitiriasi versicolor
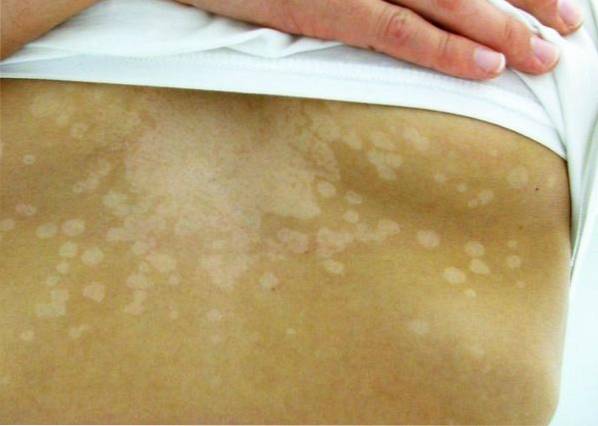
La sua causa più comune è l'infezione da Malassezia furfur. Il termine versicolor è dovuto alla presenza di macchie e placche biancastre, rossastre o grigiastre. C'è un sottile ridimensionamento nelle lesioni e non sono pruriginose.
Si trovano prevalentemente sul viso, sul collo, sulla parte superiore del torace e talvolta sugli arti superiori e sull'addome. I fattori di rischio per questa infezione sono l'umidità, la presenza di grasso corporeo e il sistema immunitario. C'è una predisposizione familiare per questa condizione.
Candidosi
La candidosi superficiale è una manifestazione dell'infezione da Candida albicans che colpisce la pelle e le mucose. I sintomi caratteristici sono arrossamento della zona, essudato e macerazione del tessuto. Quando colpisce le mucose, si osservano solitamente placche biancastre che, se staccate, provocano sanguinamento.
La sede normale di questa micosi è nelle pieghe del derma, nell'area genitale -vagina e glande-, così come nella mucosa orale. Vulvovaginite e balanite producono arrossamento locale associato a prurito, bruciore e denso essudato biancastro.
Micosi dei capelli
La pietra bianca e la pietra nera sono micosi specifiche dei capelli causate da Trichosporum sp. e Piedraia hortae rispettivamente. Questa micosi è solitamente asintomatica.
Nella pietra nera i noduli sono neri e di consistenza soda, mentre i noduli biancastri e molli caratterizzano la pietra bianca. Raramente la micosi coesiste con la tinea capitis.
Onicomicosi
Corrisponde alla micosi delle unghie. I dermatofiti hanno enzimi cheratolitici in grado di degradare la cheratina dell'unghia e produrre i cambiamenti che si osservano in essa.
Attacca prevalentemente il bordo distale dell'allegato, producendo cambiamenti di colore, consistenza e forma fino a raggiungere l'onicolisi o la distruzione dell'unghia. Provoca anche la sua separazione dal letto ungueale.
È un fattore di rischio correlato alla comparsa di onicocriptosi. La causa nella maggior parte dei casi è il contatto con Trichophyton rubrum, ma anche con Epidermophyton floccosum e T. mentagrophytes.
La candida produce paronichia, un'infezione che attacca i tessuti molli intorno all'unghia. Quando coinvolge il letto ungueale prossimale, produce deformità e separazione della radice dell'unghia.
Profondo o sistemico
Queste patologie si verificano quando gli organi interni sono compromessi da un'infezione fungina. Le micosi sottocutanee sono incluse in questo gruppo..
Le micosi profonde sono causate da funghi patogeni primari e opportunistici. Nel primo caso qualsiasi individuo sano può contrarre la malattia, mentre l'immunosoppressione consente l'attacco di opportunisti.
Istoplasmosi
È un'infezione primaria che si verifica per inalazione di spore di Hystoplasma capsulatum. Il suo ingresso nel tratto respiratorio produce lievi sintomi respiratori - tosse secca o espettorazione - oppure può essere asintomatico. Nella maggior parte dei casi guarisce senza conseguenze.
I casi complicati di istoplasmosi causano distruzione e fibrosi nei polmoni, causando sintomi di infezione respiratoria cronica. La diffusione dell'infezione può causare un gran numero di sintomi, legati al sistema interessato:
- Anemia
- Perdita di peso.
- Gonfiore e dolore addominale.
- Ittero.
- Febbre.
Blastomicosi
Causato da Blastomyces dermatitidis. Le spore di questo fungo si trovano in terreni contaminati da escrementi o materia organica decomposta. Quando vengono inalati, entrano nel tratto respiratorio, provocando infezioni asintomatiche o sintomi di polmonite..
Come l'istoplasmosi, può causare lesioni polmonari, con fibrosi e cavità, in casi complicati. Tosse con espettorato verdastro o sanguinante, mancanza di respiro e febbre sono sintomi comuni. Possono esserci versamento pleurico ed essudato alveolare.
Quando si diffonde, può passare alle mucose e alla pelle, producendo ulcere dai bordi duri molto dolorose..
Coccidioidomicosi
Il fungo che lo causa - Cocidioides immitis - ha una forma infettiva, gli artroconidi, che vengono inalati e passano nel sistema respiratorio. Produce da lieve infezione respiratoria a polmonite acuta o cronica. La tosse con sangue è comune. La forma cronica è associata a febbre continua e progressiva perdita di peso.
La diffusione comprende la pelle e il coinvolgimento sottocutaneo, ossa, articolazioni e ossa, che producono gravi infezioni. Nella pelle produce ulcere, mentre nell'osso può produrre essudato purulento. È possibile trovare, nei casi più gravi, la meningite.
Aspergillosi
Infezione opportunistica causata da funghi del genere Aspergillus, in particolare A. fumigatus. Si distinguono varie forme di aspergillosi, tra cui sinusite allergica e bronchite, aspergilloma e infezione disseminata.
I sintomi dipendono dalla forma clinica e sono comuni rinorrea, ostruzione nasale, mal di testa, tosse, respiro sibilante e difficoltà respiratoria. L'aspergilloma produce segni clinici di infezione polmonare cronica, come la tosse con sangue.
Paracoccidioidomicosi
La causa principale è dovuta alla presenza di Paracoccidioides brasiliensis. I sintomi iniziali possono essere lievi o assenti. Colonizza le vie respiratorie e da lì si diffonde. L'infezione respiratoria produce tosse con espettorazione, dispnea e febbre. Produce ulcere infiammatorie dure nella mucosa respiratoria.
Nel quadro clinico possono essere presenti anche perdita di peso, ulcere cutanee, linfonodi ingrossati e suppurativi..
Pneumocistosi
Polmonite opportunistica correlata all'infezione da HIV / AIDS e altre condizioni immunosoppressive. Il suo agente eziologico è Pneumocystis carinii, precedentemente chiamato P. jirovecii.
Inizialmente provoca i sintomi del comune raffreddore, seguiti da tosse frequente e grave, dispnea con trazione e dolore al petto. Nei pazienti immunosoppressi si tratta di un'infezione relativamente grave.
Candidosi
Infezione estesa alla mucosa respiratoria e digestiva che coinvolge Candida sp. e Candida albicans. Questo fungo è un normale residente della pelle e della mucosa intestinale. Quando il sistema immunitario fallisce, compare un'infezione opportunistica, che può diffondersi alla bocca e all'esofago, producendo placche biancastre e dolorose infiammazioni locali..
La sua diffusione è grave, provocando sintomi a seconda degli organi invasi.
Micosi sottocutanee
Sono considerate infezioni profonde, poiché coinvolgono i tessuti al di sotto del piano cutaneo. Queste infezioni includono:
Cromoblastomicosi
Noduli sottocutanei che possono sviluppare lesioni polimorfiche, come placche, verruche, catene nodulari, tra gli altri. Di solito è di un decorso cronico. Gli agenti eziologici sono Fonsecaea pedrosoi, F. compacta, Cladosporium carrionii o Phialophora verrucosa.
Micetomi
Lesioni nodulari sottocutanee che possono invadere i piani profondi fino all'osso. Caratteristica è la presenza di una placca o nodulo in rilievo che forma una fistola e presenta al suo interno granulazioni. È prodotto da Madurella mycetomatis.
Sporotricosi
Malattia dei giardinieri o degli agricoltori. Il fungo -Sporothrix schenckii si trova solitamente sul fusto, sui rami o sulle spine di una pianta e il suo contagio avviene per puntura accidentale.
Invade i vasi linfatici producendo noduli sottocutanei che continuano il suo cammino. L'ulcerazione superficiale dei noduli è comune.
La sua diffusione attraverso la via linfatica gli consente di invadere altri organi - come ossa e articolazioni, polmoni e meningi - o di diffondersi in tutto il corpo..
Trattamenti
Non farmacologico
L'educazione finalizzata alla prevenzione e alla corretta igiene è uno dei principali strumenti per il trattamento non farmacologico.
- La cura della pelle, delle unghie e dei capelli, l'uso di indumenti adeguati, l'igiene del corpo e degli indumenti è importante per prevenire le infezioni fungine superficiali.
- Devono essere presi in considerazione i fattori di rischio associati alle infezioni fungine profonde.
- Evita o fai attenzione nelle aree endemiche per alcuni funghi patogeni.
- Evita il contatto con animali o persone con lesioni sospette, soprattutto se si tratta di infezioni trasmissibili.
Farmacologico
Data la varietà delle manifestazioni cliniche delle micosi, il trattamento può variare. Ogni schema di trattamento sarà adattato tenendo conto dell'agente eziologico e della gravità dei sintomi..
Per le micosi superficiali, l'uso di farmaci topici - creme, emulsioni, lozioni, shampoo, lacche - in combinazione con il trattamento sistemico è il più efficace..
Le micosi profonde e disseminate richiedono l'uso di antimicotici orali o parenterali. È necessario tenere conto del trattamento dei sintomi che accompagnano le infezioni fungine:
- Idratazione.
- Regime dietetico.
- Analgesici, antinfiammatori e antipiretici.
- Steroidi.
- Antibiotici.
Attualità
- Ketoconazolo, shampoo, crema, lozione.
- Clotrimazolo 1%, lozione o crema.
- Luliconazolo 1%, crema.
- Econazolo, crema.
- Miconazolo, soluzione o crema.
- Solfato di selenio, shampoo.
- Piritonato di zinco, shampoo.
- Terbinafine, panna.
- Naftifine 1%, panna.
- Fluconazolo, crema.
- Sertaconazolo nitrato, crema.
Per via orale
- Ketoconazolo, compresse.
- Griseofulvina, compresse
- Fluconazolo, in capsule o compresse.
- Itraconazolo, capsule.
- Pramiconazolo, compresse.
- Voriconazolo, compresse.
Via parenterale
- Fluconazolo, come soluzione iniettabile.
- Amfotericina B, soluzione iniettabile.
Riferimenti
- Ryan, KJ. Funghi patogeni. Sherris Medical Microbiology. 6a edizione (2014). Parte IV, Capitolo 42-47
- Wikipedia (ultima revisione 2018). Fungo patogeno. Estratto da en.wikipedia.org
- Casadevall, A (2007). Determinanti della virulenza nei funghi patogeni. Recupero da ncbi.nlm.nih.gov
- Kurosawa, CS; Sugizaki, MF; Serrão Peraçoli, MT (1998). Fattori di virulenza nei funghi delle micosi sistemiche. Giornale dell'Istituto di Medicina Tropicale di San Paolo. Recuperato da scielo.br
- Mohamed, AW (2012). Infezione fungina. Recupero da healthline.com
- Satter, E (2017). Micosi superficiali: dermatofitosi. Recupero da infectiousdiseaseadvisor.com
- CDC (s.f.). Tipi di malattie fungine. Recuperato da cdc.gov
- Andrews, S (2017). Tinea in medicina d'urgenza. Recupero da emedicine.medscape.com
- Knott, L (2014). Micosi sistemiche. Recuperato da Patient.info
- Walsh, TJ; Dixon, DM (1996). Spettro delle micosi. Microbiologia medica. Recupero da ncbi.nlm.nih.gov
- Johnson, J (Ultimo rev 2017). Cosa devi sapere sulle infezioni fungine. Estratto da medicalnewstoday.com
- Fleta Zaragozano, J (2001). Micosi profonde. Recupero da elsevier.es
- Informato (2010). Micosi profonde e micosi opportunistiche. Estratto da infodermatologia.com
- L'Università di Adelaide (s.f.). Micosi sistemiche dimorfiche. Recupero da mycology.adelaide.edu.au
- Schenfield, NS (2018). Candidosi cutanea. Recupero da emedicine.medscape.com
- Crouse, LN (2018). Tinea versicolor. Recupero da emedicine.medscape.com
- Harman, EM (2018). Aspergillosi. Recupero da emedicine.medscape.com
- King, JW (2017). Criptococcosi. Recupero da emedicine.medscape.com
- Agudelo Higuita, MA (2017). Sporotricosi. Recupero da emedicine.medscape.com
- Schwartz, RA (2018). Pietra. Recupero da emedicine.medscape.com
- Schwartz, RA (2018). Cromobastomicosi. Recupero da emedicine.medscape.com
- Ayoade, FO (2017). Micetoma. Recupero da emedicine.medscape.com



Nessun utente ha ancora commentato questo articolo.