
Sintomi, cause, tipi, trattamento dell'accreta placentare
Il accreta placentare definisce una condizione in cui la placenta è attaccata in modo anomalo all'utero della madre. L'anormale aderenza della placenta produce un ritardo nell'espulsione di questa, richiedendone la rimozione manuale e anche chirurgica. Fu descritto per la prima volta nel 1937 dal medico Frederick Irving.
La placenta è una struttura importante per lo sviluppo embrionale e fetale. In gravidanza, è un allegato uterino necessario per l'alimentazione e l'apporto di ossigeno al prodotto della gestazione. L'ancoraggio della placenta all'utero è dovuto ai villi coriali.
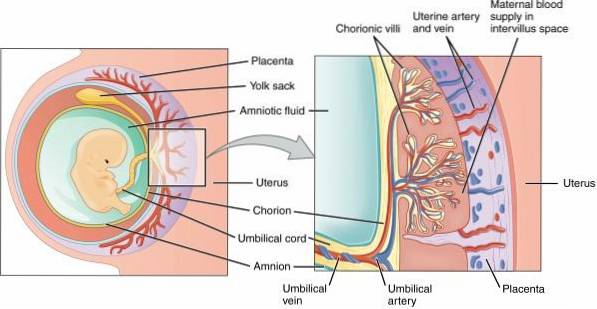
Dopo la fecondazione dell'ovulo da parte dello sperma, l'ovulo formatosi subisce una serie di modifiche dovute alla divisione cellulare. Divisioni multiple formano la blastocisti e il suo strato più esterno, il trofoblasto, darà origine alla placenta. Le cellule trofoblastiche si associano alle cellule deciduali uterine, determinando l'impianto di questo organo.
Ci sono molteplici problemi associati all'impianto placentare, da una posizione anormale al distacco prematuro. L'accreta placentare consente il normale sviluppo fetale, ma è una complicanza materna dopo il parto. L'emorragia puerperale è il principale segno clinico e sintomo.
La prima causa di accreta placentare è un precedente intervento chirurgico all'utero. Si stima che l'incidenza di questa anomalia sia aumentata negli ultimi trent'anni, arrivando attualmente al 3 per mille gravidanze. Probabilmente è correlato all'aumento degli interventi chirurgici e dei tagli cesarei in quel periodo di tempo.
Sono stati descritti tre tipi di impianto placentare anormale, a seconda dell'invasione dei villi coriali nel miometrio: accreta, increta e percreta..
Il trattamento, nella maggior parte dei casi, consiste in un'isterectomia totale subito dopo il parto..
Indice articolo
- 1 sintomi
- 1.1 Limitazione al rilascio della placenta
- 1.2 Emorragia materna puerperale
- 1.3 Dolore
- 2 Cause
- 2.1 precedenti tagli cesarei
- 2.2 Gravidanze multiple
- 2.3 Breve periodo intergenetico
- 2.4 Età
- 2.5 Escissione di fibromi uterini
- 2.6 Raschiamento uterino
- 2.7 Sindrome di Asherman
- 3 tipi
- 3.1 - Secondo la profondità dei villi
- 3.2 - Secondo il grado di implementazione
- 4 Trattamento
- 5 complicazioni
- 6 Riferimenti
Sintomi
Inizialmente, i segni ei sintomi clinici sono rari. In effetti, i sintomi sono spesso assenti durante la gravidanza. I risultati clinici più frequenti sono la limitazione al rilascio della placenta e l'emorragia materna puerperale..
Il dolore non è un sintomo comune, tuttavia, la difficoltà nell'espellere la placenta anormalmente attaccata può causarlo..
Limitazione nell'espulsione della placenta
Consiste nel ritardo dell'espulsione placentare -la nascita- che dovrebbe avvenire entro 30 minuti dal parto. L'aderenza dei villi coriali al miometrio impedisce il distacco della placenta.
Emorragia materna puerperale
Il letto uterino gravido ha un ottimo apporto di sangue. In casi normali, dopo il parto, c'è un sanguinamento limitato come parte del distacco della placenta. La contrazione uterina sostenuta contribuisce alla chiusura dei vasi sanguigni sanguinanti.
Quando c'è accreta, la placenta può staccarsi parzialmente o non staccarsi; in entrambi i casi si verifica un sanguinamento significativo.
Il grado di invasione dei villi è correlato all'intensità del sanguinamento. Il tentativo di consegna manuale non fa che peggiorare il sanguinamento.
Dolore
L'aderenza placentare all'utero è indolore. La diagnosi prenatale dell'accreta placentare avviene mediante osservazione ecografica o quando vi è un sospetto clinico.
Tuttavia, se il parto non si verifica, può verificarsi dolore da moderato a grave a causa delle contrazioni uterine..
Come per il sanguinamento, il parto assistito o manuale è doloroso ed è anche controindicato.
Cause
La decidua è una struttura lineare che si trova nell'endometrio e si forma durante la gravidanza. Questa struttura permette l'ancoraggio della placenta, oltre a fornire ossigeno, nutrienti e protezione all'embrione.
La decidua contribuisce anche alla secrezione di ormoni, fattori di crescita e proteine importanti, come le citochine..
La porzione della linea deciduale a contatto con la placenta è chiamata decidua basalis o placentare. In particolare, questa porzione della decidua mantiene il controllo sulla crescita e l'invasione dei trofoblasti. L'assenza o il deterioramento della decidua basalis consente l'invasione trofoblastica - e dei villi coriali - nel miometrio.
Qualsiasi condizione anormale nella formazione della decidua basalis può causare accreta. La causa principale dell'aderenza placentare sono precedenti interventi chirurgici all'utero, a causa della potenziale cicatrice o danno all'adesione che risulta da queste procedure..
Precedente taglio cesareo
Statisticamente esiste una correlazione tra il numero di tagli cesarei e la possibilità di presentare accreta placentare. Il taglio cesareo è l'assistenza chirurgica alla gravidanza e sia la strumentazione che il parto manuale sono fattori che possono danneggiare l'endometrio.
Gravidanze multiple
Le gravidanze ripetute aumentano il rischio di aderenza placentare. Ogni gravidanza comporta traumi uterini e, di conseguenza, possibili lesioni, cicatrici o aderenze dell'endometrio.
Maggiore è il numero di gravidanze in una donna, maggiore è anche il rischio di presentare ritenzione placentare che richiede manipolazione ed estrazione manuale.
Breve periodo intergenetico
Si riferisce al breve tempo che intercorre tra una gravidanza e l'altra nelle donne. Ciò si traduce in una struttura uterina che potrebbe non essersi completamente ripresa dalla gravidanza precedente..
Età
L'età è un fattore importante che deve essere preso in considerazione prima della possibilità di accreta placentare. L'utero è sottoposto allo stesso processo di invecchiamento del resto degli organi. Il rischio di aderenza placentare dovuto all'accreta aumenta con l'età.
È stato stabilito che l'età superiore ai 35 anni è una causa, oltre che un fattore di rischio, dell'accreta placentare.
Escissione di fibromi uterini
La rimozione dei tumori miometriali benigni comporta non solo la manipolazione dell'utero ma anche la produzione di cicatrici residue..
Raschiamento uterino
In caso di aborto, il curettage uterino è un modo per pulire la superficie dell'endometrio. Questo viene fatto per estrarre i resti placentari ed evitare il sanguinamento dovuto alla ritenzione di questi.
È una procedura che può provocare lesioni endometriali o miometriali, oltre a cicatrici.
La sindrome di Asherman
È una sindrome causata dall'esistenza di tessuto cicatriziale endometriale che produce alterazione o assenza di mestruazioni. Si chiama sinechie intrauterine (aderenze), promosse dal curettage uterino o dall'endometriosi.
La sindrome di Asherman rende difficile l'esistenza di gravidanze, tuttavia, quando queste si verificano, la condizione diventa un importante fattore di rischio per l'esistenza di accreta placentare.
Tipi
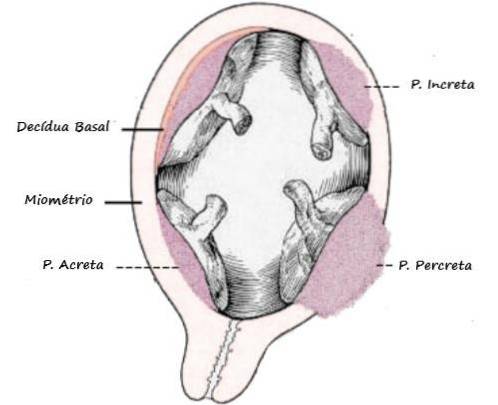
L'impianto uterino anormale può essere classificato in base alla profondità di penetrazione dei villi coriali nel miometrio. Inoltre, la superficie di aderenza della placenta rispetto all'utero fornisce un'altra classificazione.
- Secondo la profondità dei villi
Ci sono tre gradi di accreta rispetto all'invasione miometriale: placenta accreta, increta e percreta..
Placenta accreta
È il più comune dei 3, caratterizzato dall'adesione della placenta al miometrio in assenza di una linea deciduale. Si verifica nel 70-75% dei casi e talvolta può essere presa in considerazione la rimozione manuale, preservando l'utero.
Placenta increta
Si verifica nel 15-20% dei casi. I villi coriali raggiungono il muscolo uterino. Questo tipo di accreta è solido e l'unico modo per risolverlo è l'isterectomia totale..
Placenta percreta
Il tipo di accrescimento meno comune e più grave (5-10%). In questa varietà, i villi passano attraverso il miometrio e possono raggiungere la sierosa dell'organo. L'invasione di organi e strutture adiacenti all'utero è possibile e aumenta la gravità.
- Secondo il grado di impianto
L'aderenza placentare può essere totale o parziale, a seconda della superficie di contatto placentare - miometrio.
Totale
L'intera placenta è attaccata al muscolo uterino ed è una conseguenza della presenza di tessuto cicatriziale o di danni estesi.
La precedente lesione endometriale predispone all'assenza di una linea deciduale che impedisce la penetrazione dei villi. Quando si verifica, l'isterectomia è l'unico trattamento possibile.
Parziale
Chiamato anche accreta placentare focale. Consiste in una porzione della placenta attaccata al miometrio. Quando si verifica, è possibile eseguire un trattamento conservativo evitando così l'escissione uterina.
Trattamento
La placenta accreta è una condizione che presenta un alto rischio di morbilità e mortalità materno-fetale. È un dato di fatto che sia la prevenzione che il trattamento conservativo sono difficili in questi casi..
La rimozione manuale di una placenta anormalmente aderente è stata descritta come un'alternativa, specialmente nella vera placenta accreta. Tuttavia, l'isterectomia totale è il trattamento di scelta.
Il Royal College of Obstetricians and Gynecologists (RCOG) ha sviluppato una guida per la gestione dell'accreta placentare. Effettuare una diagnosi precoce e monitorare la paziente durante la gravidanza è di vitale importanza..
Per questo motivo, la futura mamma deve essere informata e correttamente orientata prima della possibilità di un'isterectomia..
Gli elementi fondamentali che devono essere considerati per garantire un buon risultato nell'isterectomia:
- Assistenza medica specialistica dall'inizio della gravidanza, oltre alla sorveglianza e alla guida al paziente.
- Pianificazione dell'atto chirurgico che includa la migliore alternativa sia per l'anestesia che per la procedura.
- Avere sangue e prodotti sanguigni al momento dell'intervento.
- Approccio multidisciplinare alla cura del paziente e alla preparazione all'intervento.
- Avere una stanza di terapia intermedia o intensiva al centro dove verrà eseguita l'isterectomia.
Sono state descritte altre tecniche conservative. Legatura o embolizzazione dell'arteria uterina, oltre all'uso di metotrexato per sciogliere la giunzione placentare.
Attualmente l'approccio terapeutico è finalizzato all'esecuzione dell'isterectomia subito dopo il taglio cesareo programmato..
Complicazioni
Le complicanze dell'aderenza placentare possono essere evitate con una diagnosi precoce, il monitoraggio della gravidanza e una corretta gestione medica..
Quando la presenza di accreta placentare è sconosciuta, la diagnosi è un reperto all'interno del parto o del taglio cesareo. La rapida azione del personale medico definirà la prognosi del box.
Le complicazioni che possono derivare dall'accreta placentare sono:
- Emorragia massiccia, con rischio di ipovolemia o shock ipovolemico.
- Parto pretermine, comprese tutte le possibili complicazioni dovute all'immaturità fetale.
- Infertilità, secondaria all'isterectomia.
- Coagulazione intravascolare disseminata.
- Tromboembolia venosa.
- Lesioni urologiche, sia nell'uretere che nella vescica.
- Formazione di fistole tra la vagina e la vescica urinaria.
- La rottura uterina - dovuta alla placenta accreta - è molto rara, ma è stata descritta.
- Morte materna.
Riferimenti
- Irving, F; Hertig, A (1939). Uno studio sulla placenta accreta. Recuperato da ajog.org
- (s.f.). Sviluppo placentare. Recupero da teachmephisiology.com
- Wikipedia (ultima revisione 2018). Deciduo. Estratto da en.wikipedia .org
- Moldenhauer, JS (s.f.). Accreta placentare (placenta accreta). Recuperato da msdmanuals.com
- Argento, RM; Branch, W (2018). Spettro della placenta accreta. Rivista di medicina del New England. Recuperato da intramed.net
- Bartels, HC; Postle, JD; Downey, P; Brennan, DJ (2018). Spettro della placenta accreta: una rassegna di patologia, biologia molecolare e biomarcatori. Marcatori di malattia. Recuperato da hindawi.com
- Kilcoyne, A; Shenoy-Bhangle, AS; Roberts, DJ; Clark S, R; Gervais, DA Lee, SI (2017). Risonanza magnetica della placenta accreta, placenta increta e placenta percreta: perle e insidie. Recuperato da ajronline.org
- American Pregnancy staff (Last rev 2017). Placenta accreta. Recuperato da americanpregnancy.org
- (s.f.). La sindrome di Asherman. Recuperato da my.clevelandclinic.org
- Resnik, R; Argento, RM (Ultima revisione 2018). Caratteristiche cliniche e diagnosi dello spettro della placenta accreta (placenta accreta, increta e percreta). Recuperato da uptodate.com
- Resnik, R; Argento, RM (Ultima revisione 2018). Gestione dello spettro della placenta accreta (placenta accreta, increta e percreta). Recuperato da uptodate.com
- Resnik, R (2011). Placenta accreta - una complicanza temuta e in aumento. Recupero da medscape.com
- Moriya, M; Kusaka, H; Shimizu, K; Toyoda, N (1998). Rottura spontanea dell'utero causata dalla placenta percreta a 28 settimane di gestazione: un caso clinico. Nella rivista di ostetricia e ricerca ginecologica. Recupero da ncbi.nlm.nih.gov
- Broyd, N (2018). Ultime indicazioni rcog sulla placenta previa e accreta. Recupero da medscape.com
- Jauniaux, ERM; Alfirevic, Z; Bhide, AG; Belfort, MA; Burton, GJ; Collins, SL; Dornan, S; Jurkovic, D; Kayem, G; Kingdom, J; Argento, R; Sentilhes, L (2018). Placenta previa e placenta accreta: diagnosi e gestione. Linea guida Green-top n. 27ª. Recupero da obgyn.onlinelibrary.wiley.com.



Nessun utente ha ancora commentato questo articolo.