
Innervazione dell'organizzazione cardiaca e attività tonica

Il innervazione del cuore è organizzato in innervazione simpatica e parasimpatica. Come ogni altro organo, il cuore riceve un'innervazione le cui fibre sono classificate come appartenenti al sistema nervoso autonomo (ANS), una delle due divisioni del sistema nervoso periferico e responsabile della mediazione della sensibilità e del controllo dell'attività viscerale dell'organismo.
Nonostante sia un organo muscolare striato, molto simile al muscolo scheletrico, il cuore non riceve innervazioni dall'altra divisione del sistema periferico che media la sensibilità somatica e l'attività dei muscoli che provoca spostamenti articolari.
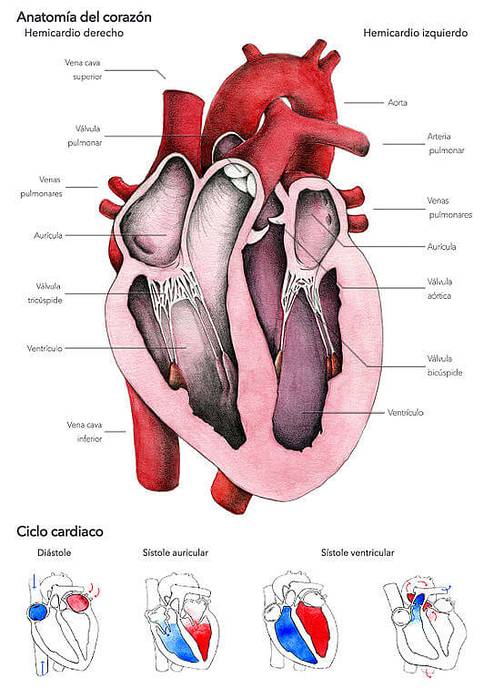
Qualsiasi processo contrattile nel muscolo scheletrico richiede l'eccitazione indotta da una fibra nervosa motoria somatica. Il cuore, da parte sua, non ha bisogno di essere eccitato da nulla di esterno a se stesso, poiché ha la capacità di generare spontaneamente le proprie eccitazioni.
Pertanto, una delle caratteristiche salienti dell'innervazione cardiaca autonomica è rappresentata dal fatto che non è determinante dell'attività contrattile del cuore, che può continuare dopo la denervazione, ma esercita una funzione modulante di essa..
Indice articolo
- 1 Organizzazione
- 1.1 - Innervazione simpatica
- 1.2 - Innervazione parasimpatica
- 2 Attività tonificante dell'innervazione autonomica cardiaca
- 3 Riferimenti
Organizzazione
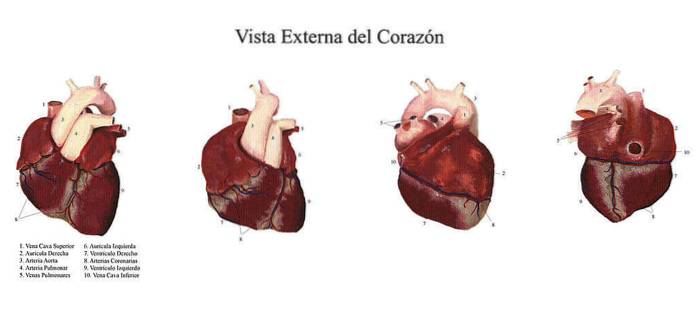
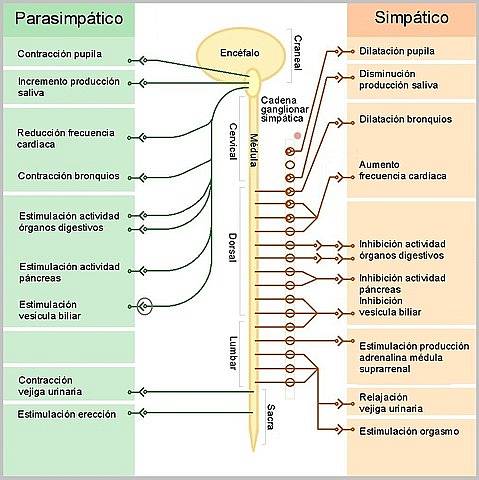
La porzione efferente o motoria del sistema nervoso autonomo è organizzata in due componenti: quella simpatica e quella parasimpatica, sistemi costituiti da percorsi che collegano i neuroni del sistema nervoso centrale con le cellule effettrici viscerali del corpo sulle quali esercitano effetti antagonistici..
Ciascuno di questi percorsi è una catena di due neuroni:
- Un preganglionico, il cui corpo si trova nel sistema nervoso centrale e il cui assone termina in un ganglio autonomo periferico, in cui sinapsi con il corpo neuronale di un secondo neurone.
- Il postganglionico, il cui assone termina sull'effettore viscerale.
- Innervazione simpatica
Le cellule simpatiche pregangliari destinate al cuore hanno origine in conglomerati cellulari situati nelle corna laterali del midollo spinale, nei segmenti toracici T1-T5. Conglomerati cellulari che insieme costituiscono un "centro simpatico cardioacceleratore spinale".
I suoi assoni rappresentano fibre pregangliari che sono dirette alla catena gangliare simpatica; soprattutto ai gangli cervicali superiori, medi e inferiori, dove si collegano con i neuroni post gangliari, i cui assoni sono distribuiti con i nervi cardiaci superiore, medio e inferiore.
Di questi tre nervi, il centro sembra essere quello che esercita la maggiore influenza sulle funzioni cardiache, perché quello superiore è destinato alle grandi arterie alla base del cuore e quello inferiore sembra condurre informazioni sensoriali o afferenti..
Un ulteriore dettaglio dell'organizzazione dell'innervazione simpatica cardiaca è che le fibre simpatiche di destra sembrano terminare principalmente sul nodo senoatriale, mentre quelle di sinistra influenzano il nodo atrioventricolare, il sistema di conduzione e il miocardio contrattile..
Azioni del simpatico sul cuore
Il sistema nervoso simpatico esercita un'azione positiva su tutte le funzioni cardiache, aumentando la frequenza cardiaca (cronotropismo +), la forza di contrazione (inotropismo +), la conduzione dell'eccitazione (dromotropismo +) e la velocità di rilassamento (lusotropismo +).
Tutte queste azioni sono esercitate attraverso il rilascio di noradrenalina (NA) a livello delle terminazioni simpatiche postgangliari sulle cellule dei nodi cardiaci, sul sistema di conduzione o sui miociti contrattili atriali e ventricolari..
Le azioni della norepinefrina vengono attivate quando questo neurotrasmettitore si lega ai recettori adrenergici di tipo β1 situati sulle membrane delle cellule cardiache e accoppiati a una proteina Gs. Questa è una proteina con tre subunità (αsβγ) che quando inattiva ha il PIL legato alla sua subunità αs.
L'interazione del recettore noradrenalina-β1 fa sì che la subunità αs rilasci il suo PIL e lo scambi con GTP; In tal modo, si separa dal componente βγ e attiva l'enzima di membrana adenil ciclasi, che produce adenosina monofosfato ciclico (cAMP) come secondo messaggero che attiva la proteina chinasi A (PKA).
L'attività fosforilante della PKA è in ultima analisi responsabile di tutte le azioni stimolatorie che le fibre simpatiche esercitano sul cuore, e include la fosforilazione dei canali del Ca ++, della troponina I e del fosfolambano.
L'azione sui canali Ca ++ favorisce l'aumento della frequenza cardiaca, della forza contrattile e della velocità di conduzione. Gli effetti sulla troponina I e sul fosfolambano accelerano il processo di rilassamento del muscolo cardiaco.
La fosforilazione della troponina I fa sì che questa proteina acceleri il processo di rilascio di Ca ++ dalla troponina C in modo che il rilassamento avvenga più velocemente. Il fosfolambano inibisce naturalmente la pompa che reintroduce Ca ++ nel reticolo sarcoplasmatico per terminare la contrazione, inibizione che si riduce quando viene fosforilata.
- Innervazione parasimpatica
L'innervazione parasimpatica del cuore attraversa il nervo vago e le sue componenti hanno un'organizzazione di catene bineuronali simili a quelle del simpatico, con neuroni pregangliari i cui corpi sono situati nel nucleo motore dorsale del vago nel bulbo, sul pavimento di il quarto ventricolo..
A causa degli effetti riducenti dell'attività cardiaca che questi neuroni esercitano sul cuore, sono stati collettivamente chiamati "centro cardioinibitore bulbare". Le sue fibre si separano dal tronco vagale nel collo e poi si mescolano con le fibre simpatiche cardiache per formare un plesso..
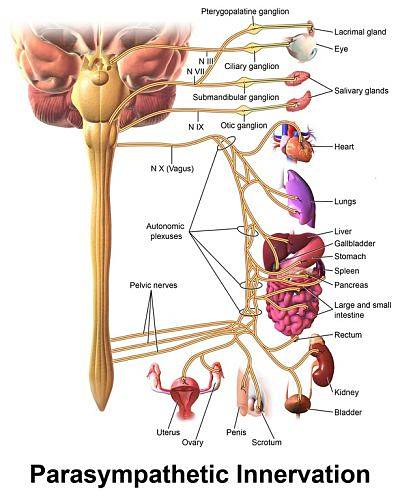
I gangli parasimpatici si trovano in prossimità del cuore e le fibre postgangliari all'estremità destra principalmente nel nodo senoatriale, pacemaker naturale del cuore, e sinistra nel nodo atrioventricolare e nei miociti contrattili atriali.
Azioni del parasimpatico sul cuore
L'attività parasimpatica diretta al cuore ha un effetto negativo su alcune funzioni cardiache come diminuzione della frequenza (inotropismo -), della velocità di conduzione nel nodo AV (dromotropismo -) e riduzione della forza contrattile degli atri (inotropismo auricolare - ).
La scarsa o addirittura inesistente innervazione del parasimpatico sul miocardio ventricolare esclude un effetto inotropo negativo di questa divisione autonomica sulla forza contrattile di questo muscolo.
Le suddette azioni vagali sul cuore sono esercitate dal rilascio di acetilcolina (ACh) a livello delle terminazioni parasimpatiche postgangliari sulle cellule dei nodi cardiaci e sui miociti contrattili atriali..
L'azione dell'acetilcolina si attiva quando si lega ai recettori colinergici muscarinici di tipo M2 situati sulle membrane delle cellule citate e accoppiati ad una proteina Gi. Ha tre subunità (αiβγ) e quando è inattivo ha il PIL attaccato alla sua subunità αi..
L'interazione del recettore acetilcolina-M2 rilascia la subunità αi. Questo inibisce l'adenil ciclasi, si produce meno cAMP e si riduce l'attività del PKA e la fosforilazione dei canali del Ca ++, effetti contrari a quelli dell'NA rilasciati dal simpatico. La componente βγ attiva una corrente K + (IKACh).
La riduzione della fosforilazione dei canali del Ca ++ riduce la corrente depolarizzante di questo ione, mentre la comparsa della corrente IKACh introduce una corrente iperpolarizzante che si oppone alla depolarizzazione spontanea che produce i potenziali d'azione (AP) nelle cellule nodulari..
La riduzione della corrente depolarizzante Ca ++ combinata con l'aumento della corrente iperpolarizzante K + rallenta il processo di depolarizzazione spontanea che porta automaticamente il potenziale di membrana al livello di soglia al quale viene attivato il potenziale d'azione..
Questo effetto può essere di tale entità che un'intensa stimolazione del nervo vago può fermare il cuore, a causa della scomparsa dei potenziali d'azione delle cellule del pacemaker o per un blocco totale del nodo atrioventricolare che non consente il passaggio dei potenziali azione dall'atrio destro ai ventricoli.
Attività tonificante dell'innervazione autonomica cardiaca
Sia il simpatico che il parasimpatico sono sempre attivi, esercitando un'azione tonica permanente sul cuore, per cui le funzioni cardiache a riposo sono il risultato di un'attività cardiaca spontanea tonicamente modulata da queste due influenze antagoniste..
Il tono parasimpatico è più alto del tono simpatico, che si deduce dal fatto che quando il cuore viene “denervato” chirurgicamente o farmacologicamente, accelera aumentando la frequenza cardiaca.
Le accresciute richieste metaboliche dell'organismo richiedono un aumento dell'attività cardiaca che si ottiene automaticamente aumentando l'azione che il simpatico esercita sul cuore e riducendo l'azione parasimpatica. Il grado di massimo riposo si ottiene con le azioni opposte.
La modulazione dei centri cardioacceleratore e cardioinibitore, citate origini dell'innervazione autonomica cardiaca, dipende dall'attività dei centri nervosi superiori situati nel tronco cerebrale, nell'ipotalamo e nella corteccia cerebrale..
Riferimenti
- Detweiler DK: Heart's Regulation, In: Best & Taylor's Physiological Basis of Medical Practice, 10th ed; JR Brobeck (a cura di). Baltimora, Williams & Wilkins, 1981.
- Ganong WF: Meccanismi di regolazione cardiovascolare, 25 ° ed. New York, McGraw-Hill Education, 2016.
- Guyton AC, Hall JE: Cardiac Muscle; il cuore come pompa e funzione delle valvole cardiache, in Libro di testo di fisiologia medica, 13a edizione, AC Guyton, JE Hall (a cura di). Philadelphia, Elsevier Inc., 2016.
- Schrader J, Kelm M: Das herz, In: Physiologie, 6 ° ed; R Klinke et al (eds). Stoccarda, Georg Thieme Verlag, 2010.
- Widmaier EP, Raph H e Strang KT: The Heart, in Vander's Human Physiology: The Mechanisms of Body Function, 13 ° ed; EP Windmaier et al (eds). New York, McGraw-Hill, 2014.
- Zimmer HG: Herzmechanik, in Physiologie des Menschen mit Pathophysiologie, 31 ° ed, RF Schmidt et al (eds). Heidelberg, Springer Medizin Verlag, 2010.

Nessun utente ha ancora commentato questo articolo.