
Caratteristiche, morfologia, patologie della Brucella melitensis
Brucella melitensis è un batterio coccobacillare Gram negativo che produce una malattia zoonotica chiamata brucellosi ovina e caprina. L'infezione causa notevoli perdite economiche provocando aborti in pecore e capre.
Nonostante il fatto che questa malattia fosse stata debellata da alcune nazioni, oggi si ritiene tale B. melitensis è un patogeno riemergente, soprattutto in Medio Oriente.
Anche questa malattia è prevalente nel Mediterraneo, Asia Centrale, Africa, India, Golfo Arabico e alcuni paesi dell'America Centrale e aree del Messico.
Gli esseri umani possono essere infettati tangenzialmente da questo batterio, principalmente persone esposte professionalmente, cioè coloro che gestiscono animali infetti. Le persone possono anche ammalarsi mangiando latticini contaminati.
Va notato che di tutte le specie del genere Brucella le specie melitensis è il più virulento. Il suo potere patogeno lo rende un batterio dalle grandi potenzialità per essere utilizzato in attacchi bioterroristici.
Indice articolo
- 1 Caratteristiche
- 2 Tassonomia
- 3 Morfologia
- 4 Fattori di virulenza
- 5 Trasmissione
- 6 Patogenesi negli animali
- 7 Patologia e manifestazioni cliniche negli animali
- 8 Patogenesi nell'uomo
- 9 Patologia e manifestazioni cliniche nell'uomo
- 10 Diagnosi
- 11 Prevenzione
- 12 Trattamento
- 13 Riferimenti
Caratteristiche
Brucella melitensis è un patogeno intracellulare facoltativo che ha tre biovar (1, 2, 3). Tutti i biovar hanno potere infettivo, ma sono distribuiti in modo diverso.
Sebbene tutte le specie del genere Brucella siano geneticamente correlate, ogni specie è associata all'infezione di diverse specie animali.
In caso di Brucella melitensis colpisce principalmente pecore e capre. Sebbene occasionalmente siano stati visti infettare bovini, cammelli, cani e persino cavalli, maiali e animali selvatici, ma in misura minore.
Il microrganismo Brucella melitensis è in grado di rimanere vitale per diversi mesi su vari substrati. Tra i più comuni ci sono feti abortiti, letame, acqua, polvere, terra, lana, fieno, fomiti, tra gli altri..
Ciò è possibile purché siano date le condizioni di elevata umidità, basse temperature, pH prossimo alla neutralità e assenza di luce solare diretta..
Tuttavia, il microrganismo è sensibile alle radiazioni ionizzanti (luce ultravioletta per 5 minuti), ai disinfettanti più comuni e al calore..
Tassonomia
Regno: Batterio
Phylum: Proteobatteri
Classe: Alphaproteobacteria
Ordine: Rhizobiales
Famiglia: Brucellaceae
Genere: Brucella
Specie: melitensis
Morfologia
Sono coccobacilli Gram negativi o bastoncini corti di 0,5–0,7 µm di diametro e 0,6–1,5 µm di lunghezza. Sono aerobici non sporulati, non capsulati, non mobili e facoltativi..
Hanno la capacità di vivere intracellulari all'interno del corpo e moltiplicarsi in terreni di coltura extracellulari. Sono distribuiti singolarmente, in coppia o in gruppi.
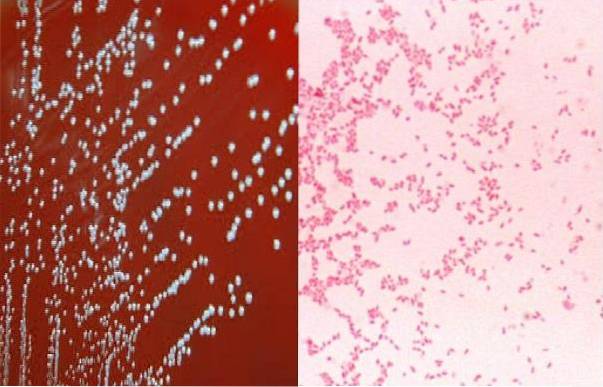
Le colonie sono piccole, convesse, lisce, traslucide, leggermente giallastre e opalescenti e possono virare al marrone con l'età..
Fattori di virulenza
I ceppi del genere Brucella in laboratorio formano inizialmente colonie lisce e, man mano che vengono eseguite sottocolture, subiscono variazioni antigeniche e diventano colonie ruvide..
I microrganismi al momento di produrre colonie lisce sono resistenti alla distruzione intracellulare da parte delle cellule polimorfonucleate, cioè quelle lisce sono più virulenti di quelle ruvide.
D'altra parte, questo microrganismo ha due principali determinanti antigenici, chiamati A e M..
Trasmissione
Il contatto umano diretto con placente, feti, fluidi fetali e fluidi vaginali di animali infetti è la principale fonte di contagio. Oltre che per ingestione di alimenti contaminati (carne, latte, latticini in genere) o per inalazione di microrganismi aerosolizzati.
Le pecore continuano a spargere l'organismo attraverso i loro fluidi vaginali per tre settimane dopo il parto o l'aborto. Nel frattempo, le capre possono durare da 2 a 3 mesi rilasciando i batteri negli stessi fluidi..
Anche gli animali infetti espellono l'organismo per lungo tempo e talvolta in modo permanente attraverso il colostro, il latte e lo sperma. Allo stesso modo, i cuccioli che allattano da madri infette possono eliminare i batteri nelle loro feci..
Ciò significa che gli animali possono essere infettati sia orizzontalmente (attraverso uno stretto contatto tra loro) che verticalmente (da madre a figlio).
L'apparato digerente, la mucosa orofaringea, le vie respiratorie, la congiuntiva e le ferite cutanee fungono da gateway.
In casi eccezionali per contatto sessuale, poiché il contagio da sperma si verifica principalmente nelle inseminazioni artificiali di animali.
Il microrganismo può anche essere diffuso in natura attraverso oggetti inanimati, nonché mediante trasporto meccanico attraverso animali carnivori, che possono trasportare materiale contaminato durante la caccia di capre o pecore infette..
Patogenesi negli animali
Una volta che il microrganismo entra nel corpo per qualsiasi percorso, viene inghiottito dalle cellule del sistema immunitario. Non tutti i batteri sopravvivono, ma se non vengono distrutti si moltiplicano nel reticolo endoplasmatico.
Sono disseminati per via ematica, presentando una predilezione per il sistema riproduttivo dell'animale e per le ghiandole mammarie. Si moltiplicano abbondantemente nei cotiledoni placentari e nel corion, così come nei fluidi fetali, provocando lesioni nella parete dell'organo.
Ciò provoca l'endometriosi ulcerosa negli spazi intercotiledonari e la distruzione dei villi che causano la morte e l'espulsione del feto..
Patologia e manifestazioni cliniche negli animali
Infezione da Brucella melitensis in capre e pecore non gravide può manifestarsi in modo asintomatico. Nelle femmine gravide produce aborti, morti fetali, parti premature e prole debole.
Nei maschi può causare epididimite, orchite acuta e prostatite che possono portare alla sterilità dell'animale. L'artrite può anche essere osservata, sebbene raramente, in entrambi i sessi..
Infezione da B. melitensis in altre specie animali insolite può causare gli stessi sintomi.
All'autopsia si osservano lesioni infiammatorie granulomatose nel tratto riproduttivo, nella mammella, nei linfonodi sopramammari, nelle articolazioni, nelle membrane sinoviali e in altri tessuti linfoidi..
Si possono osservare placentite con edema, necrosi dei cotiledoni e aspetto ruvido e ispessito dello spazio intercotiledonario..
Il feto può essere visualizzato come normale, autolizzato o con macchie di sangue e liquido in eccesso.
Patogenesi nell'uomo
I microrganismi entrano attraverso il tubo digerente, attraverso la pelle o le mucose, lì vengono fagocitati, potendo sopravvivere all'interno della cellula, inattivando il sistema mieloperossidasi-perossido.
Da lì vengono trasportati ai linfonodi e si verifica la batteriemia. Successivamente, c'è il sequestro di microrganismi in vari organi del sistema reticoloendoteliale (fegato, milza, midollo osseo).
Quando il PMN degenera, rilascia il microrganismo, che viene quindi endocitato da un'altra cellula e questo ciclo si ripete..
Questo spiega gli episodi di febbre ondeggiante, associati al rilascio di batteri e di alcuni componenti batterici, come i lipopolisaccaridi (LPS).
Il rilascio dei batteri nella circolazione periferica favorisce la semina ematogena di altri organi e tessuti. In definitiva, lo spettro patologico dipenderà da:
- Lo stato immunitario dell'ospite,
- Presenza di malattie sottostanti e
- La specie responsabile dell'infezione, ricordandolo melitensis è la più virulenta di tutte le specie.
Patologia e manifestazioni cliniche nell'uomo
La brucellosi negli esseri umani è conosciuta con vari nomi, tra cui: febbre ondeggiante, morbo di Bang, febbre di Gibilterra, febbre mediterranea e febbre di Malta..
L'insorgenza dei sintomi può essere insidiosa o improvvisa. I sintomi aspecifici sono febbre, sudorazione notturna, brividi e malessere, forte mal di testa, mialgie e artralgie.
Questi sintomi possono essere accompagnati da linfoadenopatia, splenomegalia ed epatomegalia. Talvolta possono verificarsi lesioni cutanee simili all'eritema nodoso ed eruzioni maculopapulari o papulonodulari.
La febbre ondeggiante deve il suo nome alla periodica comparsa di essa. Questa febbre è generalmente notturna e dura per settimane, mesi e anni con periodi afebbrili intercalati, ripetendo i cicli. Diventa quindi una malattia cronica e debilitante.
Tra le complicanze più gravi che possono verificarsi ci sono: stanchezza cronica, endocardite, trombosi dei vasi sanguigni, epididimo-orchite e nefrite. A livello neurologico: meningite, emorragie cerebrali, encefalite, uveite e neurite ottica.
Sul sistema respiratorio si possono osservare: polmonite interstiziale, empiema e versamento pleurico. Nel sistema gastrointestinale ed epatobiliare: colite, enterocolitia o peritonite spontanea, granulomi epatici caseosi e microascessi e ascessi splenici.
A livello osteoarticolare: artrite (borsite, sacroileite, spondilite e osteomielite).
Diagnosi
I campioni ideali per isolare il microrganismo negli esseri umani sono campioni di sangue e midollo osseo, biopsie tissutali e CSF possono essere utilizzati anche..
L'organismo cresce molto lentamente in flaconi per emocoltura incubati a 35 ° C per 4-6 settimane, con subcolture periodiche su sangue e agar cioccolato. I sistemi BACTEC possono rilevare la crescita dopo 7 giorni di incubazione.
Brucella melitensis non produce acido solfidrico, non necessita di CODue per la sua crescita è catalasi e ossidasi positiva. Cresce in presenza dei seguenti coloranti: fuchsin base 20 µg, Thionin (20 e 40 µg) e Blue Thionin 2 µg / mL.
Possono essere ottenuti da colonie isolate e colorati con Ziehl-Neelsen modificato, utilizzando acidi deboli. Anche se B. melitensis non è un batterio adeguatamente acido-alcool resistente, con questa tecnica modificata si colorerà di rosso.
Infine, per la diagnosi può essere utilizzata la tecnica di agglutinazione con antisieri specifici..
Prevenzione
La malattia negli animali è prevenibile mediante l'applicazione del vaccino e il sacrificio di animali con segni sierologici di infezione.
Occorre assicurarsi che le femmine sostino in spazi aperti e asciutti, poiché gli spazi chiusi, umidi e bui favoriscono la proliferazione dei batteri. Allo stesso modo, le donne incinte dovrebbero essere separate dal resto del gruppo. È anche conveniente disinfettare i recinti parto, rimuovere i feti, la placenta e qualsiasi materiale infetto.
Negli esseri umani, viene prevenuto evitando il consumo di latte non pastorizzato e latticini senza controllo sanitario..
I veterinari, i custodi di animali, tra le altre persone professionalmente esposte, devono adottare misure di protezione durante la manipolazione degli animali, dell'ambiente e dei loro fluidi biologici..
Bioanalisti e microbiologi devono lavorare le colture sotto un gabinetto di sicurezza biologica, rispettando le regole per la manipolazione dei microrganismi di Livello 3 di biosicurezza..
Dovrebbero inoltre evitare procedure associate all'emissione di aerosol: aspirazione di liquidi con una siringa, centrifugazione di materiale contaminato, pipettaggio energetico, tra gli altri..
Trattamento
Gli animali non vengono trattati, vengono soppressi.
Nell'uomo può essere utilizzata una combinazione di tetraciclina con un aminoglicoside o anche trimetoprim-sulfametossazolo..
Nonostante il trattamento e la remissione dei sintomi, possono verificarsi recidive.
Riferimenti
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnosi microbiologica. (5a ed.). Argentina, Editoriale Panamericana S.A.
- Forbes B, Sahm D, Weissfeld A. Bailey e Scott Microbiological Diagnosis. 12 ed. Argentina. Editoriale Panamericana S.A; 2009.
- González M, González N. Manual of Medical Microbiology. 2a edizione, Venezuela: Direzione dei media e delle pubblicazioni dell'Università di Carabobo; 2011
- Il Centro per la sicurezza alimentare e la salute pubblica. Iowa State University. Brucellosi ovina e caprina: Brucella melitensis. 2009, pagg. 1-5
- SAG Ministero dell'Agricoltura Cile: fascicolo tecnico. Brucellosi caprina e ovina (Brucella melitensis).
- Díaz E. Epidemiologia del Brucella melitensis, Brucella suis e Brucella abortus negli animali domestici. Rev. Sci. Tech. Off. Int. Epiz, 2013; 32 (1): 43-51
- Ruiz M. Manuale per la sorveglianza epidemiologica della brucellosi. Segretario della Salute, Stati Uniti messicani. Pp. 1-48
- CV femminile, Wagner MA, Eschenbrenner M, Horn T, Kraycer JA, Redkar R, Hagius S, Elzer P, Delvecchio VG. Analisi globale dei proteomi di Brucella melitensis. Ann N e Acad Sci. 2002; 969: 97-101.

Nessun utente ha ancora commentato questo articolo.