
Gangrena di Fournier sintomi, tipi, cause, trattamenti
Il Cancrena di Fournier È un'infezione dei tessuti molli intensa e distruttiva che coinvolge le aree perineale e genitali. La rapida progressione dell'infezione e la sua capacità di interessare vari tessuti per produrre necrosi, è la caratteristica principale di questa patologia. L'estensione all'addome o alle cosce è possibile a causa dell'intensità dell'immagine.
Questa cancrena è considerata un tipo di fascite necrotizzante, un'infezione batterica che progredisce rapidamente e invade i piani profondi - anche la fascia che copre i muscoli - fino a distruggerli. La rapida progressione dell'infezione e un alto rischio di mortalità ne fanno un'emergenza medica..
Questa infezione prende il nome dal medico che per primo l'ha descritta. Nel 1883 il venereologo francese Jean-Alfred Fournier osservò la presenza di fascite necrotizzante nei genitali dei giovani uomini. Il ritrovamento è stato molto raro, essendo attribuito all'azione simultanea di diversi agenti batterici.
Le cause di questa patologia sono diverse e dipendono dall'associazione di diversi fattori. L'età, l'immunosoppressione e le malattie croniche come il diabete sono alcuni fattori predisponenti per la fascite necrotizzante..
La cancrena di Fournier è una condizione molto rara. Si stima che la sua prevalenza sia dello 0,02% rispetto ad altre patologie. È più comune negli uomini e la fascia di età più colpita sono gli anziani, a partire dai 60 anni. I traumi e le condizioni di immunosoppressione sono fattori determinanti per la sua comparsa nei giovani.
Indice articolo
- 1 sintomi
- 1.1 Sintomi generali
- 1.2 Fasi dei sintomi
- 2 tipi
- 3 cause
- 3.1 Fattori predisponenti
- 3.2 Cause dirette
- 4 Trattamento
- 4.1 Stabilizzare il paziente
- 4.2 Controllo delle infezioni
- 4.3 Chirurgia
- 5 Riferimenti
Sintomi
La caratteristica clinica più significativa della cancrena di Fournier è la rapida evoluzione e l'aggressività della malattia. Inizialmente si presenta come un'immagine infettiva dei tessuti molli perineali. Successivamente, la progressione è rapida, presentando morte dei tessuti - o necrosi - in un breve periodo di tempo.
Il dolore localizzato è un sintomo presente dall'inizio della malattia. I sintomi e i segni clinici associati sono malessere, febbre e gonfiore locale con arrossamento, edema e calore. L'intensità del dolore è spesso sproporzionata rispetto ai segni clinici di infiammazione.
Sintomi generali
- Disagio aspecifico.
- Febbre.
- Dolore, il sintomo iniziale, che può scomparire con il progredire della necrosi e distruggere i nervi sensoriali.
- Infiammazione, espressa come edema, arrossamento e calore locale.
- Massiccia distruzione di tessuti superficiali e profondi o cancrena. Ciò è causato da un'infezione batterica dei tessuti. Una conseguenza è l'ostruzione delle arterie di piccolo calibro - endoarterite obliterante - che aumenta la necrosi dei tessuti..
- Segni di shock. L'infezione può generalizzarsi, producendo ipotensione, tachicardia, oliguria, disidratazione, alterazioni neurologiche e coma..
Fasi dei sintomi
- Alcuni giorni prima, possono manifestarsi sintomi aspecifici come debolezza, dolore lieve, diffuso e febbre. Questi sintomi iniziali non forniscono alcuna indicazione dell'infezione che li causa..
- L'aumento della sensibilità nella regione perineale, genitale o perianale è seguito in breve tempo da un forte dolore. I primi segni di infiammazione ed edema compaiono sulla pelle, associati alla condizione dolorosa. Bruciore e prurito possono verificarsi nella zona interessata.
- Nel giro di poche ore o pochi giorni, l'infiammazione locale e il dolore diventano più intensi. La risposta al trattamento iniziale con analgesici e antibiotici è scarsa.
- Aspetto dei primi cambiamenti trofici nella pelle. Diventa scuro e poco brillante. Al tatto si possono avvertire crepitio, a causa dell'accumulo di gas sotto l'epidermide. Lo sfregamento sulla pelle lo fa staccare facilmente, a causa dell'epidermolisi. Il dolore può scomparire a causa della morte dei tessuti.
- Istituzione di cancrena. I primi segni di distruzione dei tessuti sono seguiti da aree devitalizzate, con presenza di ascessi o secrezione purulenta. L'infezione si diffonde sotto la pelle al tessuto cellulare sottocutaneo, alla fascia muscolare e persino ai muscoli. La necrosi tissutale dovuta all'attività batterica produce un caratteristico odore sgradevole.
- La profondità raggiunta dall'infezione può causare il passaggio di germi nel flusso sanguigno. In questo caso si verificano batteriemia e sepsi. Lo shock settico è una conseguenza della sepsi e produce instabilità emodinamica espressa in tachicardia e ipotensione. Lo shock è la causa della morte se l'infezione non è controllata.
Tipi
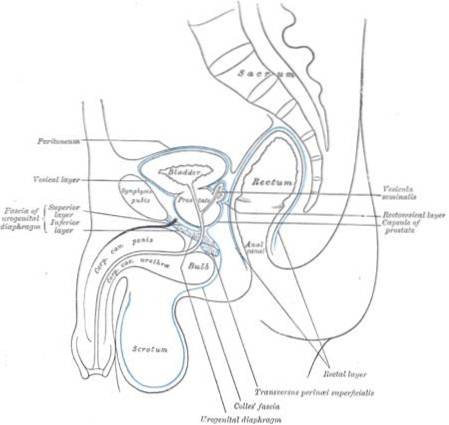
La cancrena di Fournier è una forma di fascite necrotizzante che si trova prevalentemente nell'area perineale; cioè, lo spazio tra la regione genitale e quella anale.
La fascia perineale o fascia di Colles è la più colpita; tuttavia, può estendersi alla fascia di Dartos dello scroto o alla fascia di Scarpa addominale.
Sebbene la forma clinica possa iniziare in un punto specifico, può continuare a diffondersi nelle aree adiacenti. La diffusione dell'infezione è dovuta alla sua aggressività. In base al suo punto di origine, si possono identificare tre tipi di cancrena:
- Area o regione perineale.
- Regione urogenitale.
- Perianale o anorettale.
Cause
Esiste una relazione tra lo stato immunologico del paziente e la patogenicità dei batteri che causano l'infezione. Un individuo immunosoppresso avrà una maggiore suscettibilità e poche difese contro le infezioni batteriche. Le possibilità di sviluppare la cancrena di Fournier sono molto alte in questi casi..
Mentre le cause sono i meccanismi diretti di infezione e cancrena, i fattori predisponenti contribuiranno al suo aspetto e sviluppo..
Fattori predisponenti
- Diabete.
- Infezione da HIV.
- Insufficienza renale.
- Insufficienza epatica.
- Trattamento steroideo a lungo termine.
- Cancro, chemioterapia o radioterapia.
- Alcolismo.
- Obesità patologica.
- Età avanzata.
- Trauma ripetuto alla zona perineale o genitale.
Cause dirette
- Processi infettivi anorettali: ascessi, ragadi, fistole.
- Infezioni genito-urinarie.
- Piodermite o infezioni della pelle, come cellulite o ascessi.
- Ustioni profonde nella zona perineale, anorettale o genitale.
- Grave trauma alla zona perineale o genitale.
- Interventi chirurgici complicati sia nel tratto genito-urinario che nella regione anale o rettale.
- Cancro nelle aree vicine.
- Laparotomie complicate.
- Infezioni intra-addominali o pelviche.
È importante tenere presente che negli individui suscettibili, qualsiasi processo infiammatorio o infettivo nelle aree perineale, genitale o anale può causare la cancrena di Fournier..
Trattamento
A causa della gravità del quadro clinico, un'azione immediata determinerà la sopravvivenza del paziente. La gestione terapeutica della cancrena di Fournier dovrebbe essere multidisciplinare, a seconda della causa. I chirurghi saranno direttamente responsabili, con il supporto di internisti, intensivisti e infettologi.
La gravità e la rapida progressione dei sintomi di questa malattia giustificano il trattamento che segue tre linee di azione: stabilizzare il paziente, controllare l'infezione ed eseguire la pulizia chirurgica e ricostruttiva..
Stabilizzare il paziente
Il trattamento sarà specificamente mirato a compensare le condizioni generali del paziente, soprattutto se presenta sepsi o segni di shock:
- Idratazione endovenosa.
- Nutrizione parenterale.
- Trattamento della malattia di base.
Controllo delle infezioni
È necessario l'uso di antibiotici combinati, a causa della presenza di vari tipi di batteri. La triplice terapia antibiotica mirerà a fornire un'ampia copertura antimicrobica al paziente. Sebbene le linee guida per il trattamento varino, vengono combinati tre tipi di antibiotici:
- Per i germi gram-positivi: piperazilina / tazobactam o ciprofloxacina.
- Copertura contro i germi gram negativi: aminoglicosidi come l'amikacina.
- Germi anaerobici: clindamicina o metronidazolo.
Chirurgia
Il trattamento chirurgico è il più importante. Questo mirerà a pulire le aree colpite rimuovendo il tessuto necrotico.
Questa procedura può richiedere più di un intervento. In una seconda fase, il tessuto danneggiato verrà riparato per eseguire la ricostruzione anatomica e funzionale..
Riferimenti
- Paese, V.M. (2018). Cancrena di Fournier. Recupero da emedicine.medscape.com
- Nall, R. (2018). Cosa causa la cancrena di Fournier? Estratto da medicalnewstoday.com
- Pendick, D. (2017). Tutto quello che dovresti sapere sulla cancrena di Fournier. Recupero da healthline.com
- Cancino, C .; Avendaño, R.; Poblete, C .; Guerra, K. (2010). Cancrena di Fournier. Recupero da mingaonline.uach.cl
- Webmd (2017). Qual è la cancrena di Fournier? Recuperato da webmd.com
- Schulz, S.A. (2017). Fascite necrotizzante. Recupero da emedicine.medscape.com
Nessun utente ha ancora commentato questo articolo.