
Caratteristiche, sviluppo e funzione del citotrofoblasto
Il citotrofoblasto o cellule di Langhans, è la porzione della membrana basale del trofoblasto composta da cellule mononucleate. Questa porzione corrisponde alla popolazione di cellule staminali, da cui derivano gli altri trofoblasti..
Questo strato di cellule dal punto di vista mitotico è molto attivo, producendo cellule che si legano al sinciziotrofoblasto. Il citotrofoblasto ha origine dal periodo di impianto della blastocisti nello sviluppo embrionale dei mammiferi. Durante questa fase di sviluppo, le cellule trofoblastiche proliferano cedendo il passo all'invasione nell'epitelio endometriale..
Indice articolo
- 1 Caratteristiche
- 1.1 Citotrofoblasto extravergine
- 2 Sviluppo e funzione
- 2.1 Formazione della placenta
- 2.2 Interfaccia materno-fetale
- 2.3 La barriera placentare separa il sangue materno e fetale
- 3 Riferimenti
Caratteristiche
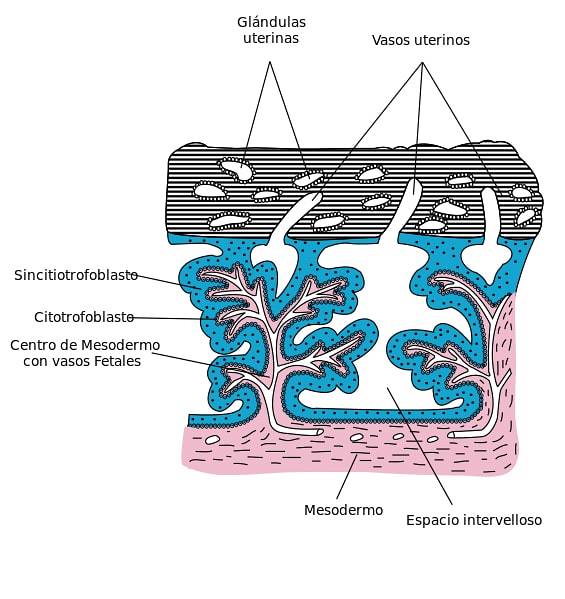
Uno strato di cellule mononucleate costituisce il citotrofoblasto, sul lato interno del trofoblasto. Queste cellule si trovano nei villi coriali e sono coperte dal sinciziotrofoblasto. Il citotrofoblasto è caratterizzato da un'elevata capacità di differenziazione e proliferazione cellulare e da una bassa attività funzionale.
Durante la fase o finestra di impianto dell'embrione, le cellule del citotrofoblasto si originano, diventando cubiche e pallide con una buona immagine nucleare e ben differenziate l'una dall'altra..
La proliferazione delle cellule citotrofoblastiche avviene attraverso la continua moltiplicazione cellulare. Si stima che almeno la metà delle cellule in questo strato stia subendo un ciclo cellulare. Oltre alla proliferazione, vi è un'elevata differenziazione cellulare che genera lo strato sinciziotrofoblastico e il citotrofoblasto extravilloso.
Citotrofoblasto stravagante
Il citotrofoblasto extravilloso si trova esternamente sui villi coriali. Questo strato cellulare prolifera rapidamente invadendo lo stroma uterino e le arterie a spirale dell'endometrio, riducendo la resistenza delle pareti vascolari. Si distinguono due tipi di citotrofoblasto extravilloso: interstiziale ed endovascolare.
Nell'interstiziale, le cellule invadono il miometrio per fondersi e diventare grandi cellule placentari. Queste cellule non invadono le pareti vascolari.
L'endovascolare, invece, invade le pareti vascolari distruggendo le cellule lisce dello strato intermedio del vaso sanguigno, smaltendo al posto del materiale fibrinoide. La diffusione di molecole che simulano un fenotipo endoteliale consente di sostituire l'endotelio dei vasi sanguigni materni con una nuova superficie interna.
L'attività del citotrofoblasto è regolata da fattori genetici, di trascrizione, crescita, ormonali e chimici (come la concentrazione di ossigeno molecolare).
Sviluppo e funzione
Nei mammiferi, dopo la fecondazione dell'ovulo da parte di uno spermatozoo, si verificano una serie di divisioni cellulari fino alla formazione della blastocisti, che è una sfera cellulare cava dove lo strato di cellule periferiche dà origine al trofoblasto, mentre ha origine il cluster di cellule interne i tessuti dell'embrione, essendo chiamati embryoblast.
La blastocisti si attacca all'endometrio durante l'impianto. Le cellule trofoblastiche iniziano a diffondersi quando entrano in contatto con l'endometrio, differenziando così tra il citotrofoblasto e il sinciziotrofoblasto..
Nella specie umana, l'impianto avviene approssimativamente il sesto giorno dopo l'ovulazione e la fecondazione dell'ovulo..
In alcuni mammiferi, questa fase viene posticipata di giorni, settimane o addirittura mesi, al fine di evitare l'arrivo di un nuovo vitello in un momento non favorevole, come nei periodi in cui le risorse stanno diminuendo o mentre la madre allatta un altro vitello ..
In animali come orsi, tassi, foche e cammelli, c'è un ritardo nella finestra di impianto noto come diapausa embrionale..
La blastocisti rimane in questo stato, senza proliferazione di cellule citotrofoblastiche, a causa dell'azione ormonale. Questo meccanismo si attiva in risposta a fattori ambientali o periodi di allattamento prolungati nella madre..
Formazione della placenta
La placenta è responsabile del mantenimento del feto in via di sviluppo ed è derivata dal corion (porzione fetale) e dalla decidua basalis (porzione materna). In esso si verificano scambi di gas e metaboliti tra la circolazione materna e quella fetale. Questo organo si sviluppa quando hanno origine i villi differenziabili.
Man mano che le cellule del citotrofoblasto si espandono e con lo sviluppo del mesentere corionico e dei vasi sanguigni, si formano villi coriali primari, secondari e terziari.
Il citotrofoblasto prolifera rapidamente, passando le sue cellule in pozze di sangue all'interno del sinciziotrofoblasto, formando i villi coriali primari.
Successivamente, questi villi vengono invasi dal mesenchima embrionale del corion che rimane al suo interno e circondato dal citotrofoblasto, formando così i villi secondari che ricoprono il sacco corionico.
I villi terziari si formano con la comparsa di vasi sanguigni all'interno del mesenchima dei villi secondari.
Quando si formano i villi terziari, fili o gruppi di cellule dal citotrofoblasto si diffondono verso l'esterno attraverso il sinciziotrofoblasto..
In questo modo, vari agglomerati cellulari escono all'esterno e si uniscono, coprendo il sinciziotrofoblasto con un rivestimento citotrofoblastico. Questa copertura viene interrotta nel punto in cui i vasi sanguigni materni passano agli spazi intervillari..
Interfaccia materno-fetale
Il primo stadio dell'interfaccia materno-fetale consiste nell'invasione del citotrofoblasto extravilloso (situato all'esterno dei villi placentari) nelle arterie spirali uterine, conferendo a queste arterie le caratteristiche di essere di alto calibro e di bassa resistenza al flusso. In questo modo, viene mantenuta un'adeguata perfusione per la crescita fetale..
Nella seconda fase, le cellule del citotrofoblasto si combinano, sciogliendo le loro membrane cellulari, per dare origine allo strato multinucleato del sinciziotrofoblasto. Quest'ultimo avvolge i villi differenziati della placenta.
Il corretto sviluppo di queste due fasi dell'interfaccia, assicurano la corretta placentazione e quindi un riuscito sviluppo fetale e un sicuro avanzamento dello stato di gravidanza..
La barriera placentare separa il sangue materno e fetale
Una barriera placentare, formata essenzialmente dagli strati di tessuto fetale, è responsabile della separazione del sangue del feto dal sangue materno. Nell'uomo, a partire dal quarto mese di sviluppo, questa barriera diventa molto sottile, facilitando il trasferimento dei prodotti attraverso di essa..
La degenerazione del guscio o rivestimento citotrofoblastico è la causa dell'assottigliamento della barriera placentare, nel cui stato degenerato è composta da sinciziotrofoblasto, rivestimento citotrofoblastico discontinuo, lamina basale trofoblastica, villo mesenchima, lamina basale endoteliale e tegola fetale endoteliale capillare placentare.
La barriera placentare, oltre a separare il sangue della madre da quello fetale, è responsabile dello scambio di ossigeno e anidride carbonica e dei metaboliti tra la circolazione materna e fetale.
Riferimenti
- Hernández-Valencial, M., Valencia-Ortega, J., Ríos-Castillo, B., Cruz-Cruz, P. D. R. e Vélez-Sánchez, D. (2014). Elementi di impianto e placentazione: aspetti clinici e melecolari. Giornale messicano di medicina riproduttiva, 6 (2), 102-116.
- Hill, R. W., Wyse, G. A., Anderson, M. e Anderson, M. (2004). Fisiologia animale (Vol. 2). Sunderland, MA: Sinauer Associates.
- Kardong, K. V. (1995). Vertebrati: anatomia comparata, funzione, evoluzione. Ed. McGraw Hill.
- Rodríguez, M., Couve, C., Egaña, G. e Chamy, V. (2011). Apoptosi placentare: meccanismi molecolari nella genesi della preeclampsia. Giornale cileno di ostetricia e ginecologia, 76 (6), 431-438.
- Ross, M. H. e Pawlina, W. (2007). Istologia. Panamerican Medical Ed..
- Welsch, U., & Sobotta, J. (2008). Istologia. Panamerican Medical Ed..



Nessun utente ha ancora commentato questo articolo.